VIH-SIDA
El virus de la inmunodeficiencia humana (VIH) es un lentivirus (de la familia Retroviridae). Fue descubierto y considerado como el agente de la naciente epidemia de sida por el equipo de Luc Montagnier en Francia en 1983. El virión es esférico, dotado de una envoltura y con una cápside proteica. Su genoma es una cadena de ARN monocatenario que debe copiarse provisionalmente al ADN para poder multiplicarse e integrarse en el genoma de la célula que infecta. Los antígenos proteicos de la envoltura exterior se acoplan de forma específica con proteínas de la membrana de las células infectables, especialmente de los linfocitos T CD4.
El proceso de conversión de ARN en ADN es una característica principal de los retrovirus y se lleva a cabo mediante acciones enzimáticas de transcriptasa inversa. Con la demostración de la existencia de la transcriptasa inversa, se inició en la década de 1970 la búsqueda de los retrovirus humanos, que permitió el aislamiento en 1980 del virus de la leucemia de células T del adulto, HTLV-I (R. Gallo y cols.)
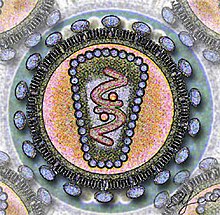
El VIH tiene un diámetro de aproximadamente 100 nanómetros. Su parte exterior es la "cubierta", una membrana que originalmente pertenecía a la célula de donde el virus emergió. En la cubierta se encuentra una proteína del virus, la gp41, o "glicoproteína transmembrana". Conectada a la gp41 está la gp120, la cual puede unirse al receptor CD4 localizado en la superficie de los linfocitos T para penetrar en ellos. El núcleo tiene la "cápside", compuesta por la proteína p24. En su interior está el ARN, la forma de información genética del VIH.
En diciembre de 2006, de acuerdo con la Organización Mundial de la Salud, había 39,5 millones de personas con VIH en el mundo, de las cuales 24,7 millones vivían en África Subsahariana.
Ciclo de Recopilación
Las células que el VIH invade son esencialmente los linfocitos T CD4+, pero también en menor medida los monocitos/macrófagos, las células dendríticas, las células de Langerhans y las células de microglía del cerebro. La replicación viral tiene pues lugar en tejidos diversos (de ganglios linfáticos, intestino, cerebro, timo,…). Los órganos linfoides, sobre todo los ganglios linfáticos, constituyen la principal sede de su replicación. El virus está presente en numerosos líquidos del organismo, en particular la sangre y las secreciones genitales.
La replicación del virus se desarrolla en las siguientes etapas:
La fijación representa la primera etapa en la invasión de una célula. Se basa en el reconocimiento mutuo y acoplamiento de proteínas de la envoltura del virión, las gp120 y gp41, y los receptores de la célula blanca, los CD4. Este reconocimiento no es posible sin ayuda de correceptores propios de las células susceptibles de ser invadidas; en el caso de los macrófagos son los CCR5 y en el caso de los LT4, los CXCR4, que interactúan con la proteína superficial. Macrófagos y LT4 tienen en común su principal receptor: el receptor CD4. Este reconocimiento es condición obligada para que el virus llegue a penetrar en la célula y continuar con el proceso de infección. La penetración es el segundo paso: una vez reconocido el virión por los receptores de superficie, se vacía dentro de la célula fusionándose la envoltura lipídica del virión con la membrana plasmática de la célula. Protegidos por la cápside y las nucleocápsides, los dos ARN mensajeros que forman el genoma viral y sus proteínas asociadas se encuentran ahora en el citoplasma. Eliminación de las cubiertas proteicas, cápside y nucleocápsides, quedando el ARN vírico libre en el citoplasma y listo para ser procesado. La transcripción inversa del ARN vírico para formar ADNc (ADN complementario, monocatenario) con la misma información. Cada una de las dos moléculas de ARN llega desde el virión asociada a una molécula de transcriptasa inversa que se ocupa del proceso. Las dos moléculas de ADNc se asocian para formar una molécula de ADN, que es la forma química de guardar la información que una célula eucariota es capaz de procesar. El paso siguiente es la integración del genoma vírico en el genoma de la célula huésped. Para ello penetra en el núcleo y se inserta en el ADN celular con ayuda de una integrasa, que procede del virión infectante. La transcripción del ADN vírico por los mecanismos normales de la célula. El resultado de la transcripción es un ARNm (ARN mensajero). El ARNm obtenido es complejo, constituido por una sucesión de intrones (partes no informativas) y exones (partes informativas). Debe ser procesado por cortes y reempalmes antes de que la información que contiene pueda servir para fabricar las proteínas correspondientes. Una vez procesado, el ARNm puede salir del núcleo a través de los poros nucleares. Una vez en el citoplasma el ARNm proporciona la información para la traducción, es decir, la síntesis de proteínas, que es realizada a través del aparato molecular correspondiente, del que forman la parte fundamental los ribosomas. El resultado de la traducción no consiste inmediatamente en proteínas funcionales, sino en poliproteínas que aún deben ser cortadas en fragmentos. Por acción de proteasas específicas del VIH, las poliproteínas producto de la traducción son procesadas, cortándolas, para formar las proteínas constitutivas del virus. Las proteínas víricas fabricadas se ensamblan, junto con ARN provirales, para formar los componentes internos de la estructura del virión, los que constituyen la cápside y su contenido. El último paso es la gemación, cuando los nucleoides víricos se aproximan a la membrana plasmática y se hacen envolver en una verruga que termina por desprenderse, formando un nuevo virión o partícula infectante. En cada célula infectada se ensamblan varios miles de nuevos viriones, aunque muchos son incompletos y no pueden infectar.
Transmisión del Virus
El VIH sólo se puede transmitir a través del contacto entre fluidos corporales que poseen una alta concentración viral. El virus no se transmite de manera casual. De acuerdo con los CDC de Estados Unidos, no se han encontrado casos en que abrazos, besos secos o saludos con las manos hayan sido causantes de infección. El virus ha sido aislado en la saliva, las lágrimas y la orina, el semen, el líquido preseminal, los fluidos vaginales, el líquido amniótico, la leche materna, el líquido cefalorraquídeo y la sangre, entre otros fluidos corporales humanos.
Las tres principales formas de transmisión son:
- Sexual (acto sexual sin protección). (infección de transmisión sexual). La transmisión se produce por el contacto de secreciones infectadas con la mucosa genital, rectal u oral de la otra persona.
- Parenteral (por sangre). Es una forma de transmisión a través de jeringuillas contaminadas que se da por la utilización de drogas intravenosas o a través de los servicios sanitarios, como ha ocurrido a veces en países pobres, no usan las mejores medidas de higiene; también en personas, como hemofílicos, que han recibido una transfusión de sangre contaminada o productos contaminados derivados de la sangre; y en menor grado trabajadores de salud que estén expuestos a la infección en un accidente de trabajo como puede ocurrir si una herida entra en contacto con sangre contaminada; también durante la realización de piercings, tatuajes y escarificaciones.
- Vertical (de madre a hijo). La transmisión puede ocurrir durante las últimas semanas del embarazo, durante el parto, o al amamantar al bebé. De estas situaciones, el parto es la más problemática. Actualmente en países desarrollados la transmisión vertical del VIH está totalmente controlada (siempre que la madre sepa que es portadora del virus) ya que desde el inicio del embarazo (y en ciertos casos con anterioridad incluso) se le da a la embarazada un Tratamiento Anti-Retroviral de Gran Actividad (TARGA) especialmente indicado para estas situaciones, el parto se realiza por cesárea generalmente, se suprime la producción de leche, y con ello la lactancia, e incluso se da tratamiento antiviral al recién nacido.
Historia del SIDA
La era del sida empezó oficialmente el 5 de junio de 1981, cuando los CDC (Centers for Disease Control and Prevention (Centros para el Control y Prevención de Enfermedades) de Estados Unidos convocó una conferencia de prensa donde describió cinco casos de neumoníapor Pneumocystis carinii en Los Ángeles Al mes siguiente se constataron varios casos de sarcoma de Kaposi, un tipo de cáncer de piel. Las primeras constataciones de estos casos fueron realizadas por el Dr. Michael Gottlieb de San Francisco.
Pese a que los médicos conocían tanto la neumonía por Pneumocystis carinii como el sarcoma de Kaposi, la aparición conjunta de ambos en varios pacientes les llamó la atención. La mayoría de estos pacientes eran hombres homosexuales sexualmente activos, muchos de los cuales también sufrían de otras enfermedades crónicas que más tarde se identificaron como infecciones oportunistas. Las pruebas sanguíneas que se les hicieron a estos pacientes mostraron que carecían del número adecuado de un tipo de células sanguíneas llamadas T CD4+. La mayoría de estos pacientes murieron en pocos meses.
Otras teorías sugieren que el sida surgió a causa del excesivo uso de drogas y de la alta actividad sexual con diferentes parejas. También se planteó que la inoculación de semen en el recto durante la práctica de sexo anal, combinado con el uso de inhalantes con nitrito llamados poppers, producía supresión del sistema inmune. Pocos especialistas tomaron en serio estas teorías, aunque algunas personas todavía las promueven y niegan que el sida sea producto de la infección del VIH.
La teoría más reconocida actualmente, sostiene que el VIH proviene de un virus llamado virus de inmunodeficiencia en simios (SIV, en inglés), el cual es idéntico al VIH y causa síntomas similares al sida en otros primates.
En 1984, dos científicos franceses, Françoise Barré-Sinoussi y Luc Montagnier del Instituto Pasteur, aislaron el virus de sida y lo purificaron. El dr. Robert Gallo, estadounidense, pidió muestras al laboratorio francés, y adelantándose a los franceses lanzó la noticia de que había descubierto el virus y que había realizado la primera prueba de detección y los primeros anticuerpos para combatir a la enfermedad. Después de diversas controversias legales, se decidió compartir patentes, pero el descubrimiento se le atribuyó a los dos investigadores originales que aislaron el virus, y solo a ellos dos se les concedió el Premio Nobel conjunto, junto a otro investigador en el 2008, reconociéndolos como auténticos descubridores del virus, aceptándose que Robert Gallo se aprovechó del material de otros investigadores para realizar todas sus observaciones. En 1986 el virus fue denominado VIH (virus de inmunodeficiencia humana). El descubrimiento del virus permitió el desarrollo de un anticuerpo, el cual se comenzó a utilizar para identificar dentro de los grupos de riesgo a los infectados. También permitió empezar investigaciones sobre posibles tratamientos y una vacuna.
Tratamiento
Actualmente existen medicamentos, llamados antirretrovirales, que inhiben enzimas esenciales, la transcriptasa reversa, retrotranscriptasa o la proteasa, con lo que reducen la replicación del VIH. De esta manera se frena el progreso de la enfermedad y la aparición de infecciones oportunistas, así que aunque el sida no puede propiamente curarse, sí puede convertirse con el uso continuado de esos fármacos en una enfermedad crónica compatible con una vida larga y casi normal. La enzima del VIH, la retrotranscriptasa, es una enzima que convierte el ARN a ADN, por lo que se ha convertido en una de las principales dianas en los tratamientos antirretrovirales.19
En el año 2007 la Agencia Europea de Medicamentos (EMEA por sus siglas en inglés) autoriza el fármaco Atripla que combina tres de los antirretrovirales más usuales en una única pastilla. Los principios activos son el efavirenz, la emtricitabina y el disoproxilo de tenofovir. El medicamento está indicado para el tratamiento del virus-1 en adultos. 20
El común denominador de los tratamientos aplicados en la actualidad es la combinación de distintas drogas antiretrovilares, comúnmente llamada "cóctel". Estos "cócteles" reemplazaron a las terapias tradicionales de una sola droga que sólo se mantienen en el caso de las embarazadas VIH positivas. Las diferentes drogas tienden a impedir la multiplicación del virus y, hacen más lento el proceso de deterioro del sistema inmunitario. El "cóctel" se compone de dos drogas inhibidoras de la transcriptasa reversa (las drogas) AZT, DDI, DDC, 3TC y D4T) y un inhibidor de otras enzimas las proteasas.
Al inhibir diferentes enzimas, las drogas intervienen en diferentes momentos del proceso de multiplicación del virus, impidiendo que dicho proceso llegue a término. La ventaja de la combinación reside, justamente, en que no se ataca al virus en un solo lugar, sino que se le dan "simultáneos y diferentes golpes". Los inhibidores de la transcriptasa inversa introducen una información genética equivocada" o "incompleta" que hace imposible la multiplicación del virus y determina su muerte. Los inhibidores de las proteasas actúan en las células ya infectadas impidiendo el «ensamblaje» de las proteínas necesarias para la formación de nuevas partículas virales.
En 2010 se comprobó la eliminación del virus de un paciente con leucemia al recibir un transplante de médula de un donante con una muy rara mutación genética que lo vuelve inmune a una infección con HIV; se recuperó de ambas enfermedades. Siendo una mutación muy rara y una operación con altos riesgos, la posibilidad de que esto se vuelva una solución practica es casi inexistente de momento. A pesar de los resultados, las operaciones de este tipo exigen dosis de inmunosupresores para toda la vida. El defecto genético en cuestión hace que las células T no expresen el receptor CCR5 o CXCR4 que el virus necesita reconocer para entrar a la célula.
Prevención
Penetración
La infección por VIH por las relaciones sexuales ha sido comprobado de hombre a mujer, de mujer a hombre, de mujer a mujer y de hombre a hombre. El uso decondones de látex se recomienda para todo tipo de actividad sexual que incluya penetración. Es importante enfatizar que se debe usar el condón hecho del material látex, pues otro condón (de carnero) que existe en el mercado, hecho a base de material orgánico, no es efectivo para la prevención. Los condones tienen una tasa estimada del 90-95% de efectividad para evitar el embarazo o el contagio de enfermedades, y usado correctamente, esto es, bien conservado, abierto con cuidado y correctamente colocado, es el mejor medio de protección contra la transmisión del VIH. Se ha demostrado repetidamente que el VIH no pasa efectivamente a través de los condones de látex intactos.
El sexo anal, debido a la delicadeza de los tejidos del ano y la facilidad con la que se llagan, se considera la actividad sexual de más riesgo. Por eso los condones se recomiendan también para el sexo anal. El condón se debe usar una sola vez, tirándolo a la basura y usando otro condón cada vez. Debido al riesgo de rasgar (tanto el condón como la piel y la mucosa de la paredes vaginales y anales) se recomienda el uso de lubricantes con base acuosa. La vaselina y los lubricantes basados en aceite o petróleo no deben usarse con los condones porque debilitan el látex y lo vuelven propenso a rasgarse.
Sexo oral
En términos de trasmisión del VIH, se considera que el sexo oral tiene menos riesgos que el vaginal o el anal. Sin embargo, la relativa falta de investigación definitiva sobre el tema, sumada a información pública de dudosa veracidad e influencias culturales, han llevado a que muchos crean, de manera incorrecta, que el sexo oral es seguro. Aunque el factor real de trasmisión oral del VIH no se conoce aún con precisión, hay casos documentados de transmisión a través de sexo oral por inserción y por recepción (en hombres). Un estudio concluyó que el 7,8% de hombres recientemente infectados en San Francisco probablemente recibieron el virus a través del sexo oral. Sin embargo, un estudio de hombres españoles que tuvieron sexo oral con compañeros VIH+ a sabiendas de ello no identificó ningún caso de trasmisión oral. Parte de la razón por la cual esa evidencia es conflictiva es porque identificar los casos de transmisión oral es problemático. La mayoría de las personas VIH+ tuvieron otros tipos de actividad sexual antes de la infección, por lo cual se hace difícil o imposible aislar la transmisión oral como factor. Factores como las úlceras bucales, etc., también son difíciles de aislar en la transmisión entre personas "sanas". Se recomienda usualmente no permitir el ingreso de semen o fluido preseminal en la boca. El uso de condones para el sexo oral (o protector dental para elcunnilingus) reduce aún más el riesgo potencial. El condón que haya sido utilizado ya para la práctica del sexo oral, debe desecharse. En caso de que exista coito posterior, se utilizará un nuevo profiláctico; ya que las microlesiones que se producen en el látex por el roce con las piezas dentarias, permiten el paso del virus.
Vía parental
Se sabe que el VIH se transmite cuando se comparten agujas entre usuarios de drogas inyectables, y éste es uno de las maneras más comunes de transmisión. Todas las organizaciones de prevención del sida advierten a los usuarios de drogas que no compartan agujas, y que usen una aguja nueva o debidamente esterilizada para cada inyección. Los centros y profesionales del cuidado de la salud y de las adicciones disponen de información sobre la limpieza de agujas con lejía. En los Estados Unidos y en otros países occidentales están disponibles agujas gratis en algunas ciudades, en lugares de intercambio de agujas, donde se reciben nuevas a cambio de las usadas, o en sitios de inyecciones seguras.
Los trabajadores médicos pueden prevenir la extensión del VIH desde pacientes a trabajadores y de paciente a paciente, siguiendo normas universales de asepsia o aislamiento contra sustancias corporales, tales como el uso de guantes de látex cuando se ponen inyecciones o se manejan desechos o fluidos corporales, y lavándose las manos frecuentemente.
El riesgo de infectarse con el virus VIH a causa de un pinchazo con una aguja que ha sido usada en una persona infectada es menor de 1 entre 200. Una apropiada profilaxis posexposición (con medicamentos anti-VIH) logra contrarrestar ese pequeño riesgo, reduciendo al mínimo la probabilidad de seroconversión.
Circuncisión
Un estudio de 2005 informaba que el estar circuncidado podría reducir significativamente la probabilidad de que un hombre se infecte de una mujer seropositiva por penetración vaginal. Los rumores en este sentido, producidos a partir de trabajos anteriores no concluyentes, han aumentado ya la popularidad de la circuncisión en algunas partes de África. Un trabajo relacionado estima que la circuncisión podría convertirse en un factor significativo en la lucha contra la extensión de la epidemia.
Resistencia natural
Investigaciones recientes confirmaron que de hecho existen personas más inmunes al Virus, debido a una mutación en el genoma llamada "CCR5-delta 32". Según se cree, habría aparecido hace 700 años, cuando la peste bubónica diezmó a Europa. La teoría dice que los organismos con ese gen impiden que el virus ingrese en el glóbulo blanco. Este mecanismo es análogo al de la peste negra. El VIH se desarrolla en estas personas de manera más lenta, y han sido bautizados como "no progresores a largo plazo".
Saliva
Después de la sangre, la saliva fue el segundo fluido del cuerpo donde el VIH se aisló. El origen del VIH salivar son los linfocitos infectados de las encías (gingiva). Estas células emigran dentro de la saliva en una tasa de un millón por minuto. Esta migración puede aumentar hasta 10 veces (diez millones de células por minuto) en enfermedades de la mucosa oral, las cuales son frecuentes en un huésped inmunodeficiente (tal como un individuo con infección por VIH). Estudios inmunocitoquímicos recientes muestran que en los pacientes con sida hay una concentración más alta de VIH en los linfocitos salivares que en los linfocitos de la sangre periférica. Esto sugiere que los linfocitos infectados reciben una estimulación antigénica por la flora oral (bacterias en la boca) lo que da lugar a una mayor expresión del virus" (A. Lisec, "Za zivot", izdanje "U pravi trenutak", Dakovo 1994. s.27O-271.)
Abstinencia
Según algunos estudios, los programas que preconizan la abstinencia sexual como método preventivo exclusivo no han demostrado su utilidad para disminuir el riesgo de contagio del virus. Edward Green, director del Aids Prevention Research Project de Harvard, asegura que "El preservativo no detiene el sida. Sólo un comportamiento sexual responsable puede hacer frente a la pandemia"
Monogamia
En el África subsahariana, y otros países subdesarrollados, se ha mostrado eficaz en la lucha contra el sida el fomento de la monogamia y el retraso de la actividad sexual entre los jóvenes.
Símbolo Mundial de la lucha contra el SIDA